« Femme grosse, un pied dans la fosse ». Si cette expression ne semble plus prendre sens dans les pays dits développés, elle reste malheureusement d’actualité dans certaines régions du monde. En effet, de nombreuses régions sont encore confrontées à de graves risques pour la santé. Alors que le taux de mortalité des enfants de moins de cinq ans a baissé dans son ensemble, la proportion des décès est en augmentation en Afrique subsaharienne et en Asie du Sud : sur 5 décès d’enfants ayant moins de 5 ans, 4 ont lieu dans ces régions. Des progrès sensibles ont été accomplis dans l’accroissement de l’espérance de vie et la réduction des causes majeures de la mortalité infantile et maternelle, mais pour atteindre les objectifs fixés d’ici 2030 de nombreux efforts supplémentaires sont nécessaires.
Parce que pour une société plus équitable et plus durable, il est essentiel de permettre à tous de vivre en bonne santé et promouvoir le bien-être à tout âge, cette année, la thématique de la santé était au cœur du Forum Mondial Convergences. Des experts se sont rassemblés lors de la 11e édition pour apporter leurs solutions et mettre en avant les innovations pour la santé d’aujourd’hui et demain.
Contenus de la page
Quels enjeux pour la santé de demain ?
En matière de santé, nombreuses sont les inégalités entre pays développés et pays en voie de développement, et ce en raison du manque de moyens ou de personnels, de l’inaccessibilité des innovations médicales de pointe, des problèmes de malnutrition et d’éducation. Pourtant, la santé conditionne le bien-être de chacun. Connaitre les besoins (données et suivi médical des patients), avoir les moyens physiques d’accéder aux populations et de leur fournir l’aide médicale nécessaire (chaine du froid), dépasser les barrières culturelles et d’acceptation des traitements, voici quelques-uns des points de blocage à l’accès à la santé pour tous.
Les points de blocage en matière d’accès à la santé pour tous qui peuvent être résumés suivants les « 4 A » :
- Affordability (abordable) : comment les populations vont pouvoir se l’offrir
- Accessibility (accessible) : comment on arrive à atteindre le dernier kilomètre
- Awareness (conscience) : en quoi les populations sont conscientes de la nécessité
- Acceptability (acceptable) : en quoi c’est acceptable
Le cas des Philippines et ses 7 000 îles, est un exemple des problématiques de santé dans les pays émergents. Le pays a doublé sa population en une vingtaine d’années et avec seulement un médecin pour 30 000 personnes et un manque de digitalisation, les infrastructures ne sont pas adaptées. Les populations rurales sont particulièrement concernées par l’enjeu de l’accessibilité.
Le nouvel indice de capital humain sera un moyen de mettre les gouvernements face à leurs responsabilités
Lorsqu’en Afrique il y a moins de 3 médecins pour 10 000 Habitants et qu’un centre de santé se trouve en moyenne à 8km, 80% de la population a un téléphone portable.
Alors comment faire pour capitaliser sur cette technologie pour améliorer l’accès à la santé pour tous ? Le numérique peut réduire cette distance à moindre coût mais l’e-santé pose la question de la sécurité des données. Un projet pilote de télé diagnostique au Botswana a été abandonné car au-delà de l’innovation il n’y a pas eu d’impulsion éthique pour sécuriser l’accès aux données. Il est donc essentiel d’appuyer les pays en voie de développement pour qu’ils puissent prendre des décisions éclairées sur la protection de leurs données notamment de santé.
Le mode de vie et la façon dont les populations évoluent sont également devenus des enjeux majeurs de la santé de demain. L’alimentation doit faire partie intégrante de l’approche en matière de santé. La santé constitue ainsi un défi au carrefour des dimensions à la fois humaines, industrielles et environnementales et le périmètre de ses enjeux s’étend à toutes ces dimensions. Il s’agit donc d’informer au mieux le consommateur sur ce qu’il achète, afin de l’autonomiser, par exemple en affichant l’impact carbone d’un produit. Cet affichage permettrait également, à la fin de la chaîne, de responsabiliser davantage les industriels. Idéalement, les externalités environnementales et sociales négatives seraient intégrées dans le prix du produit, pour inciter à la consommation de produits sains et responsables. En France, on peut aussi compter sur le rôle des collectivités territoriales pour l’écologie sociale en donnant des terrains par exemple pour l’aide alimentaire.
L’alimentation a un coût environnemental, un coût social et un coût sur notre santé
Comment innover pour la santé de demain ?
Le Ministère de l’Europe et des Affaires étrangères (MEAE) a présenté, par la voix de son Secrétaire d’Etat, la stratégie française en matière d’innovation pour l’accès à la santé pour tous. Pour Jean Baptiste Lemoyne, le Gouvernement est là pour mettre en place les conditions qui permettent aux acteurs d’agir et d’innover. Il n’y a pas d’innovation sans tâtonnement nous a-t-il dit. Et pour cela il est nécessaire de consolider des financements innovants tels que le Fonds MUSKOKA (voir section suivante).
Au-delà des financement pour que cela réussisse, il est nécessaire de faire preuve de pédagogie et d’utiliser l’éducation par le divertissement et des stratégies cross-média, dans un contexte où l’utilisation des nouvelles technologies de l’information et de la communication (NTIC) est en pleine expansion, pour faire évoluer les comportements, notamment sur les sujets qui sont au cœur de la stratégie française comme la santé, l’égalité femme-homme ou l’élimination des violences basées sur le genre.
Pour impliquer la population locale, un travail de sensibilisation doit être mis en place et des formateurs locaux doivent être impliqués.
Innover pour l’accès à la santé des populations les plus marginalisées passent par des financements innovants et une pédagogie des bons réflexes
Pour renforcer ou développer l’accès de tous à la santé, les projets innovants ne manquent pas et sont très variés : systèmes de santé accessibles et abordables, autonomisation du patient, technologie à coûts soutenables… C’est pourquoi ces innovations pour une santé inclusive peinent à trouver une dénomination commune malgré leurs apports concrets : abaissement des coûts des systèmes de santé et augmentation de leur performance. En 2014, pour lutter contre Ebola en Afrique de l’Ouest par exemple, Google Maps a été utilisé pour localiser les maladies et ainsi freiner la propagation de la maladie.
Les vaccins ne se livrent pas tout seuls, nous devons donc nous assurer que chaque enfant se fait vacciner. Nous devons alors innover pour la santé. Au Rwanda, nous avons dû utiliser des drones par exemple. Partout dans le pays, vous pouvez avoir du sang livré en 20 minutes
Cette variété dans la nature des innovations dans le domaine de la santé nous montre qu’il ne faut pas tomber dans l’écueil de la simplification : l’innovation ne passe par uniquement par des projets « technologiques » (souvent désigné comme la e-santé). Il est nécessaire d’adopter une vision élargie des initiatives dans le domaine de la santé : des médicaments aux systèmes de santé en passant par les nouvelles technologies. En effet, les innovations peuvent concerner toutes les étapes de la santé (prévention, diagnostic, prise en charge, suivi) et doivent adopter une position « patient-centrée »[1].
En revanche malgré la pertinence d’une idée (utiliser le téléphone portable pour réduire la distance entre les centres de santé et les patients par exemple), les conditions doivent être réunies pour garantir le succès de ces innovations. Il est d’abord nécessaire de distinguer l’outil innovant et la finalité : l’objectif intrinsèque de toute innovation doit toujours être soit d’améliorer, soit de maintenir la santé des populations et d’améliorer la qualité, l’efficacité et la sécurité des soins et des services.
De plus, nombreux sont les obstacles que ces innovations rencontrent dans leur mise en place et dans leur changement d’échelle : difficulté de pénétration du milieu, nécessité de développer des compétences complémentaires, collaboration entre médecins et experts digitaux qui ne partagent pas un langage commun, manque de partenariats avec des institutions publiques, etc.
Afin d’innover pour la santé de demain, il est nécessaire d’avoir le soutien de l’ensemble des acteurs – petits ou gros – en les mobilisant notamment pour répondre à des besoins précis et concrets comme par exemple le niveau de la bande passante de l’hôpital. Il faut favoriser les rencontres interdisciplinaires pour créer des cadres propices à l’émergence de nouvelles idées et faciliter la collaboration entre les différents acteurs.
La plupart des problèmes de la santé ne viennent pas de la santé !
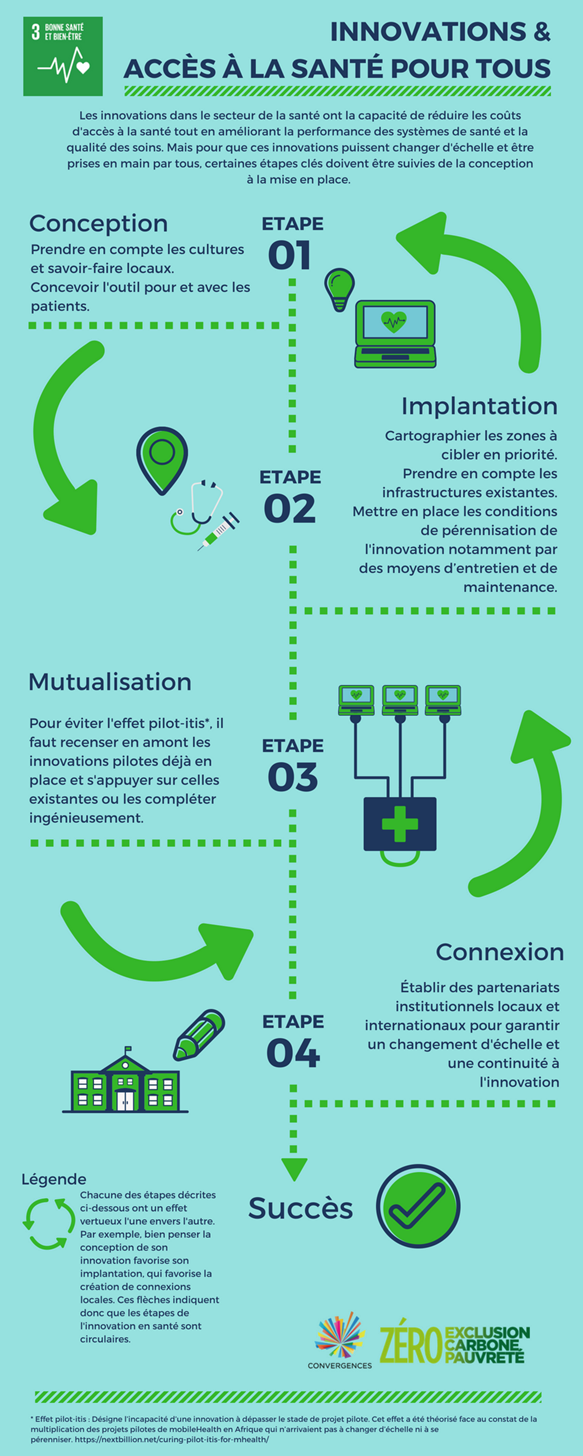
Alors, quelles sont les étapes clés à suivre pour garantir le succès de ces innovations dans le domaine de la santé ?
A travers l’infographie présentée lors du Forum, le Groupe de Travail Convergences Santé et innovations a tenté de regrouper les grandes étapes par lesquelles une innovation en santé doit passer pour être et demeurer efficace. Ces étapes peuvent être conduites simultanément et fonctionnent de manière circulaire, c’est-à-dire qu’elles s’enrichissent entre elles. Le mécanisme d’innovation dans la santé est donc plus organique que mécanique. Il est à retenir que l’accessibilité est une thématique transverse à ces différentes étapes. Elle se décline autour de 3 axes : le prix (affordability), l’usage (pour les bénéficiaires), et l’utilisation (par les praticiens). Ces étapes seront enrichies par des exemples concrets (voir p.2) apportés par les membres du Groupe de travail Convergences.
Convergence remercie les structures qui l’ont aidée à établir ce document : Amundi Asset Management, AP-HP, Croix Rouge Française, Crédit Agricole SA, echOpen, FAMOCO, Fondation Pierre Fabre, Fondation Sanofi Espoir, La Paillasse, Nantucket Capital, Sanofi, Solthis.
Retrouvez le livrable complet sur l’innovation et la santé ici : http://bit.ly/2qa1StA
Quand les données sont fiables, tout le monde est très motivé et sait qu’ils travaillent dans la même direction
Quels financements pour la santé de demain ?
Nombreux sont ceux qui, dans les pays en voie de développement comme développés, renoncent à des soins ou les reportent faute de structures de soins adaptées et accessibles ou de moyens financiers pour y accéder. Etats, collectivités, ONG, ou encore fonds d’investissement, les acteurs du financement de la santé sont pourtant nombreux. Si le financement de la santé a augmenté entre 2000 et 2010, il diminue depuis. En effet, les financements sont de plus en plus compliqués à obtenir. Les bailleurs demandent un suivi et des données très spécifiques, ce qui cause beaucoup de contraintes. Par ailleurs, les fondations d’entreprise ne financent plus des projets mais souhaitent les mettre en œuvre elles-mêmes. Les principaux donateurs dans le domaine de la santé sont les Etats-Unis (pour le sida surtout), Gates (pour les malades infectieuses) et la France au travers de l’AFD.
Dès lors, comment articuler les différents mécanismes d’investissement pour financer un domaine tel que la santé qui ne promet souvent qu’un faible retour sur investissement d’un point de vue financier ?
Tout d’abord, les intervenants s’accordent sur le fait qu’il faille favoriser les partenariats, par le partage d’une information de qualité et en créant un cercle d’experts pour en juger. Il faut créer des connexions pour savoir où en sont les autres et éviter les duplications inutiles. Le modèle de partenariat public-privé a permis de capitaliser sur la somme des avantages comparatifs de leurs partenaires et le modèle de fonctionnement d’accélérer l’accès aux vaccins et d’avoir la garantie d’un financement durable. D’autres partenariats en nature peuvent être mis en place.
Ensuite en terme de mécanismes de financement, la microfinance, souvent présentée comme un outil miracle du développement, est, elle, peu adaptée au financement de l’accès à la santé, en raison de son coût et de ses fonctions propres. Dans ce domaine, il faut a priori lui préférer l’impact investing (ou finance hybride, fonds d’investissement thématique, assurance inclusive). Une autre façon de financer la santé de demain est d’aider les grandes entreprises à réfléchir à leurs impacts sociaux, en développant les contrats à impact social. D’autres solutions permettent de rendre un modèle pérenne selon le modèle des entreprises sociales.
Au-delà des mécanismes de financement, les modèles de rentabilité de la santé doivent être explorés. En effet, il s’avère que les investissements dans le domaine de la santé présentent bien souvent une rentabilité économique (et non financière) qui s’observe à court terme. Ainsi, la formation de sages-femmes dans un pays en voie de développement réduit la mortalité infantile et les complications pour les femmes qui accouchent, ayant dès lors un impact sur le développement de toute la société.
Mais si tant est que l’offre de santé ait un modèle économique viable, il lui est souvent plus compliqué de réunir les sommes nécessaires au remboursement de l’investissement initial.
Il faut alors mettre en place un système de santé qui soit à la fois très peu cher – et donc très accessible – tout en étant suffisamment rentable pour être capable d’attirer des investisseurs.
Ces questions de rentabilité et de solvabilité des projets de santé, en tant que conditions intrinsèques de leur financement par des tiers nous amènent nécessairement à penser et à investir en faveur de modèles économiques innovants capables d’être « rentables » à la fois pour s’autofinancer et pour rembourser les investisseurs initiaux. Il faut également soutenir l’émergence d’indicateurs et d’outils de mesure adaptés aux projets de santé, pour prendre en compte l’impact global de ces derniers sur les autres domaines du développement.
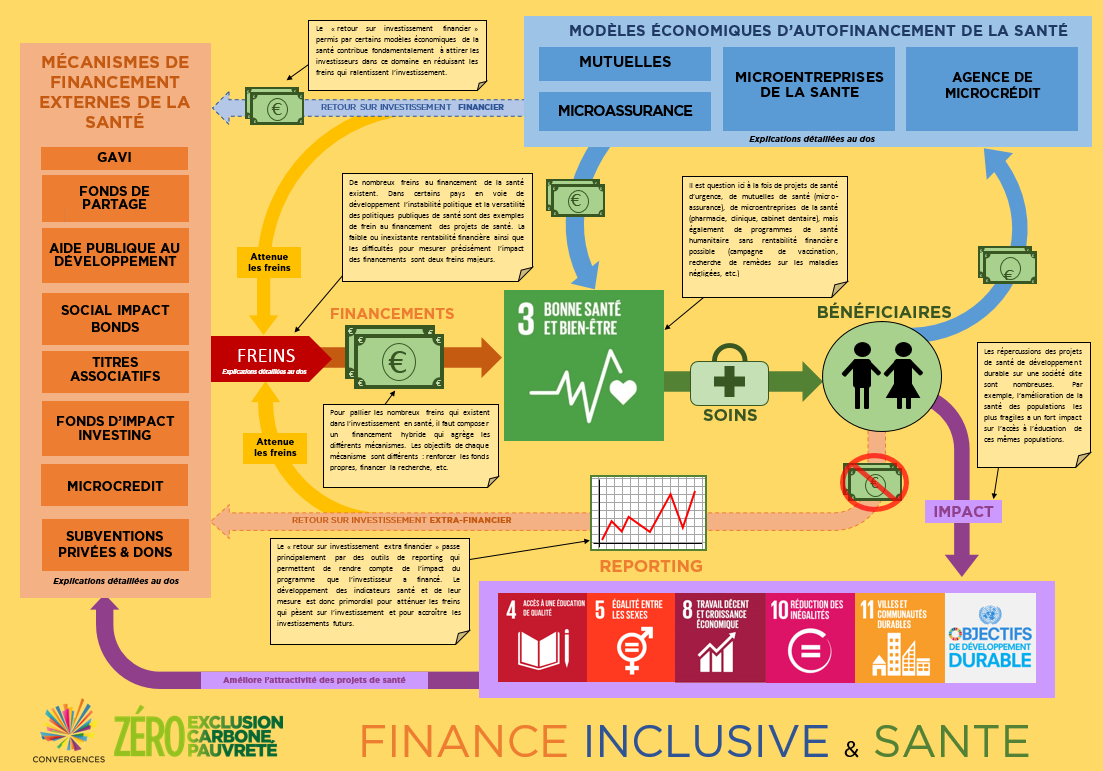
L’outil élaboré par la Groupe de Travail Convergences – Financement de la Santé – et présenté lors du Forum a pour but de décrire les circuits financiers et extra-financiers que parcourent les projets de santé, de leur financement aux retours sur investissement en passant par certains modèles économiques vertueux. Cette infographie regroupe les différentes discussions et les différentes analyses tenues par les membres de notre groupe de travail « Finance inclusive et santé ».
Retrouvez le livrable « Finance et santé » ici : http://bit.ly/2q8I9KV
Convergences remercie les structures qui l’ont aidées à établir ce document : 1001 Fontaines, AMP Avocats, B&L Evolution, Crédit Agricole, Crédit Coopératif, ECOFI, e-MFP, Green Innovation, HEC, Nantucket Capital, OXUS, Solthis, Yunus Center.
Des solutions pour l’accès à la santé pour tous présentées au Forum Mondial Convergences
Côté pédagogie
La série « C’est-la-Vie », soutenue par le MEAE, vise, par le divertissement et la fiction, à sensibiliser la population, et en particulier les adolescents et les jeunes à la santé maternelle et infantile, sexuelle et reproductive, dénoncer les violences basées sur le genre ainsi que promouvoir les droits fondamentaux des femmes et des adolescentes à la santé à l’éducation et de promouvoir leur autonomisation. L’innovation de la série diffusée dans l’ensemble du sous-continent Africain depuis 2016, avec 20 millions de téléspectateurs cumulés dans 7 villes africaines (enquête SOFRES), repose sur l’utilisation de la méthode Sabido qui consiste à faire passer des messages clés et éducatifs sous un format adapté au grand public, notamment les adolescents et les jeunes jusque-là peu impactés par les outils traditionnels de sensibilisation, tout en prenant en compte les spécificités régionales.
Découvrez un extrait de « C’est la vie »
Côté innovations
Des projets tels qu’ApiAfrique, SunWaterLife ou Karethic intègrent les populations dans la conception. Alix Nithart, directrice financière de 1001Fontaines nous explique que l’ONG a déjà permis la création de 600 emplois et l’accès à l’eau à 500 000 Villageois tous les jours. En effet la mise en place d’un waterkiosque permet la création de 3 emplois locaux, et ces entrepreneurs de l’eau sont formés et accompagnés.
L’enjeu principal du secteur de la Tech for Good d’un point de vue médical est l’accès à l’expertise médicale en cas de maladie grave nécessitant un très haut niveau d’expertise. Deuxième Avis a pour objectif de réduire l’inégalité d’accès à cette expertise, pour se faire ils ont mis en place des questionnaires médicaux numériques où les informations des patients sont téléchargées et auquel un médecin spécialisé répond à distance en 7 jours. Ceci permet au médecin d’ouvrir un dossier complet et structuré, de répondre plus rapidement à plus de patients et de ne faire payer aucune charge au patient.
EchOpen (lauréat du Prix Lab Laboo 2017) travaille au quotidien sur la réalisation de matériel d’imagerie médical, peu coûteux et open source connecté à un smartphone. Une initiative avec pour vocation de rendre accessible ce service à toutes les femmes enceintes même dans les zones médicalement défavorisées. Le numérique rend ce projet possible en incluant l’intelligence artificielle et l’autonomisation des diagnostiques.
Nexleaf de son côté conçoit des technologies de capteurs, en générant des analyses de données et en plaidant pour des solutions basées sur les données aux défis mondiaux. Les interventions en matière de santé et de changement climatique dans le monde entier sont entravées par un manque de données. Les données permettent de répondre aux questions suivantes : L’équipement que nous déployons fonctionne-t-il correctement? A-t-il l’impact qu’il est censé avoir? Les initiatives entreprises par la communauté mondiale du développement fonctionnent-elles vraiment ? Nexleaf a montré comment l’accès à des données significatives en temps réel permet des interventions réactives, qui incluent des mécanismes de suivi et d’évaluation, d’autocorrection et de responsabilisation, et qui ont un impact vérifiable. Pour eux, une technologie robuste, résiliente et rentable peut combler le fossé là où d’autres infrastructures font défaut. Dans le cas des vaccins, si les frigos tombent en panne, les vaccins sont inutilisables alors développer l’internet des objets pour la chaine de froid a semblé à Nexleaf une évidence afin d’avoir des alertes en temps réel sur l’état des frigos.
La Fondation Sanofi Espoir, pour tenter d’apporter des réponses opérationnelles a décidé d’explorer des domaines où les besoins restent majeurs et non satisfaits : l’amélioration du suivi pré et postnatal et la prévention, le contrôle des infections maternelles et néonatales. La Fondation soutient 17 projets tels que le renforcement des capacités des sages-femmes en Ethiopie avec WAHA international ou encore la promotion du dépistage précoce et pluridisciplinaire des troubles du nouveau-né à Alger avec Santé Sud. Retrouvez les témoignages de femmes sur leur maternité
https://www.youtube.com/watch?v=3XL7XT30ykQ
Côté modèle hybride de financement
EspeRare adapte les stratégies déjà développées aux maladies rares. En effet, les maladies rares touchent moins de 7 personnes sur 2000 et il n’y a pas les moyens de développer des traitements « pour si peu de gens », c’est pourquoi il est nécessaire de faire du repositionning et d’adapter les stratégies déjà existantes afin de minimiser les risques.
En 2018, 10 millions d’enfants ont pu être sauvés grâce à GAVI. En 2000 la création de GAVI, l’alliance du vaccin, a permis de réunir les acteurs du développements et les industries pharmaceutiques. Le modèle de partenariat, partenariat public-privé, permet de capitaliser sur la somme des avantages comparatifs de leurs partenaires et le modèle de fonctionnement permet d’accélérer l’accès aux vaccins, d’avoir la garantie d’un financement durable.
Découvrez la vidéo sur les actions de GAVI – https://www.youtube.com/watch?v=P-20PhZ8DxU&feature=youtu.be
D’autres partenariats en nature peuvent être mis en place. Il existe par exemple, un partenariat entre Gawad Kalinga et une entreprise privée de télécommunication. Le principe est d’échanger des data bases de l’ONG contre de l’infrastructure de l’entreprise.
Une autre façon de financer la santé de demain est d’aider les grandes entreprises à réfléchir à leurs impacts sociaux, en développant les contrats à impact social. C’est ce que propose Koisinvest, qui a déjà levé 15 millions de dollars pour investir dans le système de santé en Inde. Stanislas Pottier, directeur de l’investissement responsable chez Amundi, investit quant à lui dans le secteur de l’innovation thérapeutique, avec le respect des critères de l’investissement socialement responsable, déjà 270 milliards d’investissement socialement responsable réalisés. Selon lui, il est important de faire appel à des fonds privés qui ne payent que si ça marche et d’avoir des indicateurs précis sur ce qui a changé.
D’autres solutions permettent de rendre un modèle pérenne. Essayer de rendre le modèle auto-finançable et prendre le statut d’entreprise sociale. Par exemple, grâce à 1001Fontaines, le livreur se génère 150$/mois ce qui est supérieur au revenu minimum au Cambodge.
Comment changer les comportements des citoyens vers une alimentation saine et durable ? Quelques recommandations issues de l’atelier Diapason ©

ILS ÉTAIENT PRÉSENTS POUR EN PARLER
- Naomi Asato, MakeSense
- Marie-Elodie Bazy, KOIS
- Mehdi Benchoufi, echOpen
- Seth Berkley, GAVI
- Hervé le Berre, Sunwaterlife
- Thomas de la Bigne, Cooprex international
- Rose Boursier-Wyler, Too good to go
- Nicholas Brooke, The Synergist
- Gilles le Cardinal, Cooprex international
- Valentin Daras, Cooprex international
- Jeanne-Aurélie Delaunay, Api Afrique
- Catherine Deneux-Tharaux, Inserm
- Valérie Faillat, Fondation Sanofi Espoir
- Olivier de Fresnoye, echOpen
- Béatrice Garrette, Fondation Pierre Fabre
- Christopher Greenwood, EspeRare Foundation
- Guillaume Grosso, Gavi, the Vaccine Alliance
- Ghada Hatem, Maison des femmes
- Léa Lambert, Karethic
- Jean-Baptiste Lemoyne, Ministère de l’Europe et des Affaires étrangères
- Christophe Machu, Cooprex international
- Cheikh Mbaye, WAHA International
- Elisabeth Medou Badang, Orange
- Mahmoud Mohieldin, Banque mondiale | World Bank
- Amélie Moritz, Fondation Sanofi Espoir
- Alix Nithart, 1001fontaines
- Pauline d’Orgeval, Deuxième Avis
- Dominique Picard, Labo de l’ESS
- François Piuzzi, Physique sans Frontières
- Louis Pizarro, Solthis
- Stanislas Pottier, Amundi
- Nithya Ramanatha, Nexleaf
- Gérard Schrepfer, Association de défense des consommateurs Léo Lagrange
- Emily Stephenson, Glia Inc & Western University, London, Canada
- Julie Stoll, Commerce équitable France
- Sonia Trocmé-Le Page, Nantucket Capital
- Estelle Youssouffa